Quando il sistema immunitario comincia a riconoscere come dannose sostanze solitamente innocue per l’organismo umano, ci troviamo di fronte al fenomeno delle allergie: alimenti, pollini, sostanze chimiche, peli di animale ecc. che fino ad un momento prima non creavano alcun problema, ora inducono il nostro organismo in errore, scatenano una reazione ipersensibile di solito concentrata su un organo o su un sistema specifico.
Esistono diverse ipersensibilità del sistema immunitario; quelle però che ci interessano nel caso specifico, e che conosciamo con il nome di classiche allergie, sono afferibili per lo più alle tipologie:
- a reazione immediata, tale per cui nel momento in cui il sistema capta la presenza di un antigene (la proteina ritenuta erroneamente nociva) si attivano immediatamente le immunoglobine IgE;
- a reazione ritardata e cellulo-mediata, che si manifesta soprattutto a livello di irritazione cutanea dopo 24 o 48 ore dal contatto con l’antigene.
Questa patologia, tanto diffusa quanto imprevedibile, è causata fondamentalmente da due fattori, uno genetico e uno ambientale. Nel primo caso si tratta di una maggiore predisposizione ereditaria del DNA allo sviluppo di allergie, senza che si tratti per forza dello stesso tipo, mentre nel secondo la patologia si scatena a seguito di un periodo di sovraesposizione all’allergene (la sostanza che risulta nociva nel caso di reazione allergica).
Dai sintomi agli allergeni: come riconoscere e curare l’allergia
Rinite, congiuntivite e asma
Improvvisamente il naso sembra gonfiarsi, gocciola costantemente e iniziamo a starnutire in modo un po’ convulso; gli occhi si arrossano e prudono, lacrimiamo senza motivo; in breve tempo ci viene da tossire, o addirittura respiriamo affannosamente.
Abbiamo appena descritto, nell’ordine, i sintomi di rinite, congiuntivite e asma, le tre allergie respiratorie più conosciute. A scatenare una reazione così violenta in occhi, naso e bronchi sono tutti quegli allergeni trasportati dall’aria: pollini di alberi ed erbe (allergeni stagionali), peli di animale, acari della polvere e particelle di muffa (allergeni permanenti). Data la natura di queste sostanze è abbastanza difficile riuscire ad evitarle per sempre, in compenso, però, è possibile attivare trattamenti molto efficaci sia nell’immediato sia a lungo termine.
Cortisoni e antistaminici, nella forma più adatta all’organo colpito (ad es. collirio per gli occhi o spray per la bocca e il naso), sono utili appena scatta la reazione allergica; in un secondo momento, invece, può essere il caso di attivare una terapia più approfondita che nel tempo renda l’organismo meno sensibile all’allergene coinvolto: l’immunoterapia allergene specifica (AIT). Attraverso questa, l’allergene viene somministrato all’organismo in quantità crescenti e secondo una certa regolarità cosicché, a lungo andare, il sistema immunitario si rimodula fino ad aver bisogno di una quantità tale di antigene per attivarsi che la reazione allergica non scatta più così facilmente. L’AIT può essere portata avanti per via sublinguale (gocce o compresse da sciogliere sotto la lingua) o attraverso iniezioni sottocute; questa seconda opzione, se svolta correttamente, risulta valida sia contro i pollini sia contro gli allergeni permanenti.
Problemi respiratori, gonfiore labiale e irritazioni cutanee
Stiamo mangiando tranquillamente, facciamo un boccone e d’improvviso cominciamo a fare fatica a respirare, le labbra iniziano a gonfiarsi inspiegabilmente e il cuore batte più velocemente del solito; o ancora, dopo qualche ora dal pasto, notiamo la comparsa di strane irritazioni cutanee, forme di orticaria o eczema di cui non avevamo mai sofferto prima.
Sono i campanelli d’allarme che indicano la probabile comparsa di un’allergia alimentare, causata quasi sicuramente da una delle seguenti 14 sostanze allergeniche: cereali, crostacei, uova, pesce, arachidi, soia, latte, frutta secca, sedano, senape, sesamo, lupini e molluschi. Nel momento in cui ci accorgiamo di mangiare e avere reazioni anomale, è bene prenotare il primo consulto con un medico allergologo e iniziare un controllato percorso diagnostico per indagare quale proteina alimentare è diventata nociva per noi: l’unica soluzione definitiva è smettere di assumere gli alimenti che la contengono.
Una specificazione importante: non bisogna confondere l’allergia alimentare con l’intolleranza perché questa non ha nulla a che vedere con il malfunzionamento del sistema immunitario, ma denota la reazione organica ad elementi che non possono essere processati dal nostro corpo. Prendiamo ad esempio l’intolleranza al lattosio: un organismo adulto non riesce a digerire la molecola di zucchero contenuta nei latticini a causa della mancanza degli enzimi adatti a tale lavoro, è una condizione medica ben diversa da quella allergica.
Arrossamenti, gonfiori
Chiunque ha sperimentato sul suo corpo, almeno una volta, il famoso “pizzicotto” d’insetto, un piccolo bozzolo arrossato che si crea attorno alla zona in cui siamo stati punti. Il noto rigonfiamento è provocato dal veleno che l’insetto di turno rilascia naturalmente dal pungiglione e solitamente si risolve entro breve tempo senza lasciare tracce su di noi. Quando, invece, scopriamo di essere allergici a qualche componente di questa sostanza tossica arriva il problema vero e proprio.
Con le punture d’ape, vespa o di calabrone potremmo sperimentare una reazione organica amplificata rispetto al normale: nel caso migliore, il rigonfiamento arrossato è piuttosto esteso (diametro fino a 10 cm) e dura più di un giorno, nei casi peggiori si va da irritazioni cutanee a gravità crescente fino alla nausea o direttamente allo shock anafilattico, il tutto entro mezzora dalla puntura.
Anche il caso delle allergie da imenotteri, la famiglia di insetti prima citati, è difficile da intercettare e una persona potrebbe non scoprire mai di soffrire di questa patologia finché non viene punta, con il rischio di morire poco dopo se impreparata.
Il punto è essere vigili: se notiamo reazioni particolarmente esagerate a seguito di una puntura, è bene rivolgersi subito allo specialista e adottare la terapia cortisonica o antistaminica migliore, se necessario portare sempre con sé l’adrenalina autoiniettabile ed essere istruiti su quando e come utilizzarla.
Dermatite allergica da contatto
Rispetto alla divisione che abbiamo fatto all’inizio, le allergie respiratorie, alimentari e da puntura d’insetto rientrano, in buona sostanza, nella tipologia a reazione immediata. Con la DAC, dermatite allergica da contatto, entriamo invece nel campo della reazione cellulo-mediata: sono passate almeno 12 ore dal contatto inconsapevole con un allergene e su parte della nostra cute – solitamente mani, polsi, volto, ascelle, orecchie e la zona ombelicale – compare un eritema estremamente pruriginoso, accompagnato da piccole lesioni vescicolari, che a lungo andare porta secchezza, desquamazione e ispessimento della zona interessata.
Metalli quali nichel, cromo oppure, oro, la gomma, le componenti di cosmetici o farmaci per uso locale, sostanze di uso professionale di vario tipo possono tutti essere causa di insorgenza della DAC, potremmo essere raggiunti involontariamente per via aerea (ad es. con profumi) oppure per contatto diretto (ad es. nel caso di creme, gomma o metalli).
Il primo step per capire cosa scatena la DAC è proprio osservare la zona in cui questa si scatena, da qui iniziare un percorso di esclusione delle sostanze potenzialmente tossiche che coinvolgono quella parte del corpo specifica.
La terapia principale da adottare contro la dermatite prevede sostanzialmente l’applicazione di cortisone sulla zona di pelle colpita, insieme a creme lenitive e l’uso di prodotti detergenti specifici. Se pensiamo all’allergia al nichel, un metallo presente sia in natura (biosfera e alimenti) sia in combinazione con altri elementi per la formazione di leghe raffinate, ci rendiamo conto quanto sia debilitante e praticamente impossibile evitarlo per sempre: in tal caso, un trattamento iposensibilizzante che ripristina un certo livello di tolleranza del metallo potrebbe essere la soluzione migliore per chi ne soffre gravemente.
Una piccola menzione speciale va all’orticaria, lesione cutanea che si manifesta sotto forma di pomfo, edema (accumulo di liquidi) cutaneo rossastro che provoca prurito e bruciore. Tra le cause di questa malattia rientrano anche alcune forme di allergie, dalle più classiche alimentari o da punture d’insetto fino a quella al lattice, meno frequente. La reazione urticante si differenzia dalla semplice dermatite perché nel caso in cui sia una forma cronica rischia di prolungarsi per un tempo variabile dai 6 mesi ai 20 anni, incidendo notevolmente nella vita di una persona in termini di autostima, affaticamento e disturbi del sonno dovuti allo stress causato dalla sua comparsa. Bisogna intraprendere una terapia antistaminica regolare e prolungata, ad impatto crescente, che permetta di scongiurare la ricomparsa della lesione.
Test diagnostici più utilizzati
Se il timore di un’allergia è fondato, il passo successivo sarà svolgere dei test che aiutino ad individuarne o confermarne la tipologia:
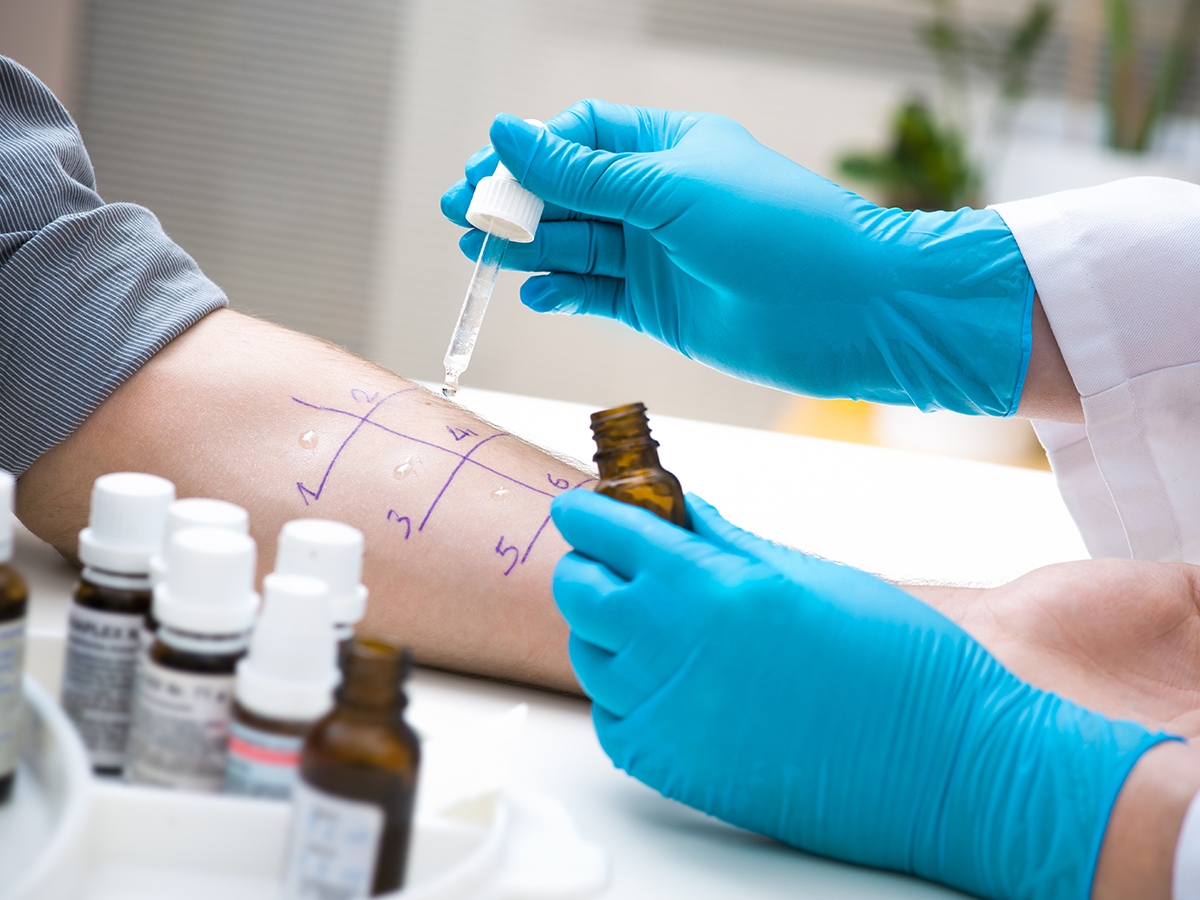
- il prick test (o test cutaneo) è il più semplice e di facile esecuzione, utile per una prima definizione di allergie respiratorie, alimentari, da puntura d’insetto e anche da farmaco; prevede l’iniezione di piccole quantità di possibili allergeni in punti dell’avambraccio contrassegnati a penna così, nel caso di una reazione allergica entro 30 minuti, è subito possibile individuare la sostanza che la causa;
- il patch test (o test da contatto) è molto indicativo per le reazioni allergiche cutanee del tipo DAC; una piccola quantità di molecole delle sostanze indagate viene messa su appositi dischetti, posizionati in modo occlusivo tra le scapole, che dopo qualche giorno vengono rimossi per procedere all’analisi delle reazioni risultati;
- test sierologici del sangue e RAST test, effettuabili a qualsiasi età e in qualsiasi condizione, che permettono di individuare, con il prelievo di sangue, la presenza e la concentrazione di IgE specifiche dei diversi antigene; particolarmente utili con le allergie da farmaco;
- l’ISAC test (Immuno Solid-phase Allergen Chip test) è l’ultimo baluardo della diagnosi, nel caso soprattutto di allergie respiratorie o alimentari, attraverso il quale è possibile individuare fino a 112 allergeni differenti; non prevede contatto diretto perché si svolge su un campione di prelievo venoso, ma è comunque molto costoso e viene effettuato solo su casi scelti particolarmente difficili.
Ad ogni modo, in tutta la casistica presentata troviamo un minimo comun denominatore: l’attenzione che dobbiamo porre noi, in prima persona, a eventuali reazioni anomale del nostro corpo. Anche a seconda della gravità, quando notiamo qualcosa di insolito succedere all’improvviso nel nostro organismo a seguito di un evento particolare, che sia una puntura d’insetto, un pasto o la permanenza in un ambiente diverso dal solito, ricordiamoci di prendere un appuntamento dal medico allergologo e far presente la situazione, il percorso diagnostico potrebbe essere un po’ lungo ma una volta concluso la nostra qualità di vita ne beneficerà sicuramente.


Lascia il tuo commento